記者簡浩正/新北報導
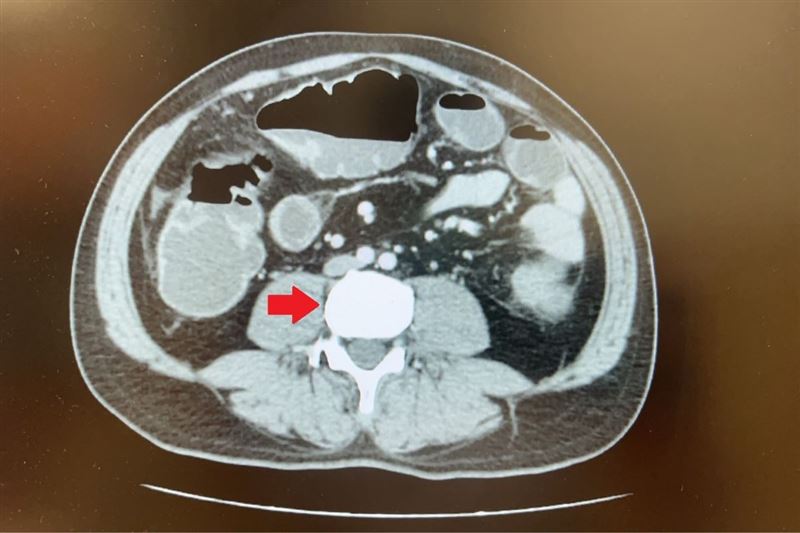
45歲蘇先生向來健康、無家族疾病史,日前長達三天都無排氣、排便,因而腹脹無法進食而到急診就醫。電腦斷層檢查發現降結腸處有一顆5公分的大腫瘤,導致腸道完全阻塞。醫療團隊高度懷疑大腸癌,但由於腸阻塞無法施行大腸鏡檢查,在與病人討論後,醫師為他安排手術切除腫瘤、周圍腸段及淋巴節,術後病理報告確定為已有淋巴轉移的大腸癌第三期,進一步安排後續化學治療。
根據衛生福利部的癌症登記報告,2022年(111年)台灣十大癌症發生人數排名中,大腸癌位居第二名,僅次於肺癌。過去大腸癌曾連續多年位居發生人數第一位,但自2022年起被肺癌超越。
台北慈濟醫院大腸直腸外科醫師陳昱廷表示,過去大腸癌以50歲以上族群為主,但近年臨床明顯觀察到發病年齡有下降趨勢,其中不良的生活型態是主要原因,包括攝取過多紅肉、加工肉品,以及缺乏蔬果、膳食纖維、運動習慣;此外,肥胖、糖尿病、吸菸飲酒及慢性發炎等因素,都會增加大腸癌的風險。
他說,大腸癌初期多無明顯症狀,但隨腫瘤長大可能出現腹痛、血便、排便型態改變、糞便變細等表現。若腫瘤逐漸堵塞腸道管徑,則可能導致腸阻塞,發生率約20%,屆時將有無法排氣排便或食欲不振、噁心嘔吐的情形,一旦拖延治療,腫瘤侵犯腸壁就會導致腸壁穿孔破裂,引發腹膜炎或敗血症,死亡風險極高。
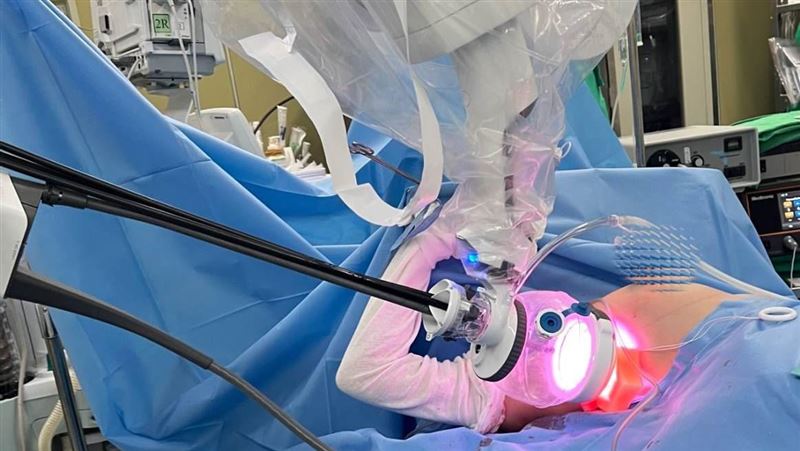
陳昱廷指出,臨床上大腸癌以大腸鏡檢查搭配病理切片判定為主,但會搭配電腦斷層、核磁共振甚至是正子攝影等影像檢查,確認是否有侵犯、阻塞或轉移,進而決定手術方式。目前手術已非常成熟,常見方式包含開腹手術、腹腔鏡微創手術、單孔微創手術與達文西機器手臂輔助手術等。
其中,微創手術傷口小、恢復快,但對於腸道嚴重阻塞或腹腔沾黏嚴重的個案,仍以開腹方式較為安全,除了切除腫瘤外,也會同步切除前後腸段作為安全距離,並清除病灶周圍的淋巴,以根除癌細胞。術後則會視病人癌別與以化學治療、放射線治療等輔助治療;但若已經是第四期的病人,會以其他治療為主,手術為其二線選擇。隨著醫療進步,即使是第三期大腸癌,手術切除後的五年存活率有五至六成。
因應大腸癌年輕化趨勢,衛福部自2025年起將篩檢年齡自原本的50歲下修至45歲,凡年滿45至75歲者,每兩年可免費接受一次糞便潛血檢查。若檢查陽性,醫師會安排大腸鏡檢查進一步評估是否有息肉、腫瘤或出血來源。陳昱廷強調,糞便潛血是初步偵測腸道異常的簡單利器,民眾可以善用資源,把握黃金時機提早發現、提早治療。